Kardiotokografie / CTG
Hebammenweiterbildung vom 3. März 2005
Dr. med. Charlotte Mischler
Geschichte
Bereits 1766 wurden durch
Wrisberg die Herztöne des Kindes mittels Auskultation
beschrieben. Pinard (1844 – 1934) entwickelte ein gerades
Stethoskop aus Holz zur Auskultation. 1962 gelang es Hammmacher,
die fetale Herzfrequenz (FHF) mittels Phonokardiografie zu
registrieren. Seit etwa 1970 werden die Herztöne mittels
Ultraschalldopplerregistrierung durch den Kardiotokografen
aufgezeichnet.
Technik der Kardiotokografie
Das CTG zeichnet
gleichzeitig die fetale Herzfrequenz und die mütterliche Wehentätigkeit
(Tokodynamometer) auf. Neuere Geräte registrieren zudem die
fetalen Bewegungen, sogenannte Kineto-Kardiotokografie.
Charakteristisch für das CTG ist, dass die fetale Herzfrequenz
fortlaufend aus dem Intervall zwischen zwei aufeinanderfolgenden
Herzaktionen berechnet wird. Das CTG unterscheidet sich also von
der traditionellen Pulsmessung, welche die Herzfrequenz über
eine bestimmte Zeitdauer summiert. Durch diese Schlag-zu-Schlag-Registrierung
kann der Dopplerkardiograf laufend die momentane Herzfrequenz
angeben.
Gelegentlich kann das Gerät Schwierigkeiten bei der
Signalentdeckung haben und eine breite Streuung der
Herzfrequenzangaben machen; diese nervöse Suche des Gerätes
heisst jitter, ist ein Artefakt (Pseudobandbreite oder
Pseudofluktuation) und kann durchVergleich der gehörten und
gezeigten Frequenz definiert werden.
Das Papier des Druckers ist für eine Herzfrequenz von 50 –
210 und eine intrauterine Druckamplitude von 0 – 100 mm Hg
standardisiert.
Die Papiervorschubgeschwindigkeit variiert von 1 – 3 cm/min
(wir schreiben mit 1 cm/min.). Zwillinge werden gleichzeitig
registriert, aber mit einer Parallelverschiebung der Herzfrequenz
des einen Kindes um 20 Schläge.
Zur exakten Dokumentation gehören die Beschriftung des Streifens
mit Name und Geburtsdatum der Frau, dem Datum der Registration (und
ev. Gestationsalter) und dem Visum der für die Beurteilung
verantwortlichen ÄrztIn (zur Beurteilung müssen 80 % der
Aufzeichnung qualitativ gut sein). Die CTG-Streifen werden
chronologisch nummeriert.
Graffittis durch Händealkohol sind zu vermeiden!.
Wehenregistrierung:
Alvarez-Wellen: ab der 20. SSW treten diese unregelmässigen
lokalen Muskelverkürzungen im Minutenrhythmus auf und nehmen
gegen Ende der Schwangerschaft an Frequenz ab und an Intensität
zu bis 20 mm Hg.
Braxton-Hicks-Kontraktionen: grössere Muskelareale kontrahieren
sich etwa 3 mal pro Minute auf 10 bis 15 mm Hg. Nach der 30. SSW
sind bis 5 Kontraktionen pro Stunde physiologisch (früher
Vorwehen oder Senkwehen genannt). Fliessender Übergang in
Reifungswehen, wenn der ganze Uterus beteiligt ist und Eröffnungswehen
wenn die Zervix verstreicht.
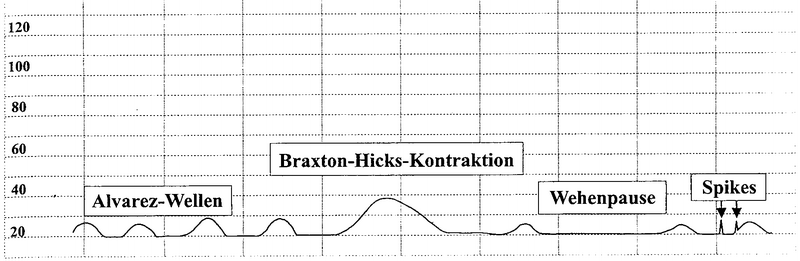
Geburtswehen: beginnen meistens und am
effektivsten im rechten oberen Segment des Uterus und bereiten
sich mit einer Geschwindigkeit von 2 cm/s über das Corpus und
den Isthmus uteri bis hin zur Zervix aus. Die Eröffnung erfolgt,
wenn der Druck im Fruchtwasser 25 mm Hg übersteigt und die
Wehenfrequenz 10 Kontraktionen in einer halben Stunde übersteigt.
In der späten EP erreicht der Druck in der Fruchthöhle 50 mm Hg.
Wenn der Uterus in der Wehe nicht mehr eindrückbar ist, beträgt
der intraamniale Druck mindestens 40 mm Hg.
Geburtswehentypen:
Typ 1: langsamer Druckanstieg bis zur Akme mit steilem
Druckabfall (frühe EP)
Typ 2: langsamer Druckanstieg und spiegelbildlicher Druckabfall (restliche
EP)
Typ 3: schneller Druckanstieg und langsamer Druckabfall (effektivster
Geburtsfortschritt)
Definitionen nach FIGO
Langfristige FHF-Veränderungen
| • |
|
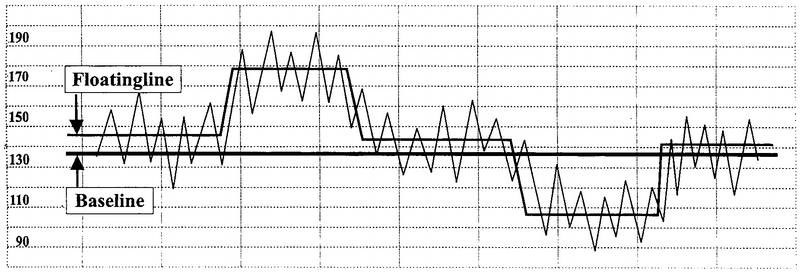
Baseline (BL)/Basalfrequenz:
Normwert zwischen 110 – 150 bpm auf einer Strecke
von 10 Minuten. |
| • |
|
Floatingline:
langfristige Oszillationsmittellinie |
| |
|
 |
| • |
|
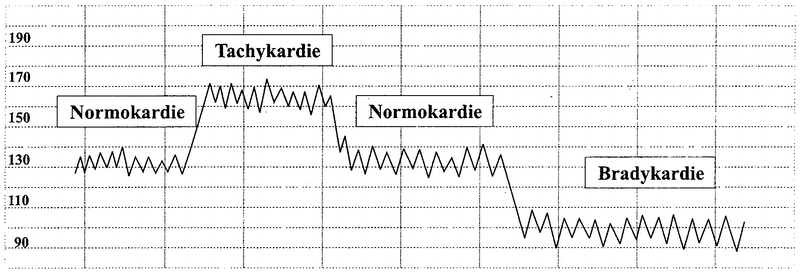
Tachykardie:
Ein länger als 10 Minuten anhaltender Anstieg der
Baseline über 150 bpm (bis 170 bpm) wird als leichte
Tachykardie bezeichnet und gilt als suspekt, während die
schwere Tachykardie (Frequenz über 170 bpm) als
pathologisch gilt. Ursachen: akustische, taktile,
optische oder thermische Stimulation, Hypovolämie,
Hypotonie, Stress, Fieber, Medikamente,
Amnioninfektsyndrom, fetale Arrhythmien, fetale Hypoxie!!!! |
| • |
|
Bradykardie:
Ein Herztonabfall von mehr als 3 Minuten zwischen 100 und
110 bpm wird als leichte und suspekte Bradykardie
bezeichnet, während die schwere Bradykardie unter 100
bpm pathologisch ist. Ursachen: Vena cava- Kompression,
Dauerkontraktion, orthostatische Dysregulation, fetaler
AV-Block, fetale Hypoxie |
| |
|
 |
Mittelfristige FHF-Veränderungen
| • |
|
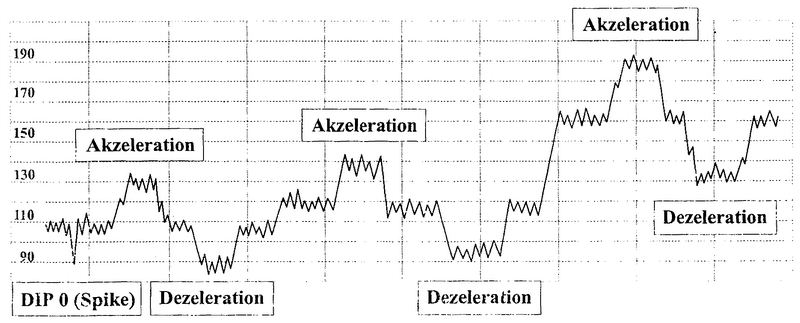
Akzeleration:
Frequenzanstieg um 15 oder mehr bpm über BL von 15
Sekunden bis maximal 10 Minuten Dauer, normalerweise 2
oder mehr Akzelerationen pro 10 Minuten. Ursachen:
Kindsbewegungen |
| |
|
 |
| • |
|
Dezeleration:
Frequenzabfall von 15 oder mehr bpm unter BL zwischen 10
Sekunden und 3 Minuten
1. leichte Dezelerationen: max. 30 bpm während max. 30
Sekunden. Ursachen: Nabelschnurkompression,
Nabelschnurknoten oder -umschlingungen
2. mittelschwere Dezelerationen: 30 – 60 bpm während
max. 60 Sekunden.
3. schwere Dezelerationen: über 60 bpm während mehr als
60 Sekunden.
Ursachen für mittelschwere und schwere Dezelerationen:
Kopfkompression, fetale Hypoxie, Dauerkontraktion, Vena
cava Syndrom |
| |
|
 |
| • |
|
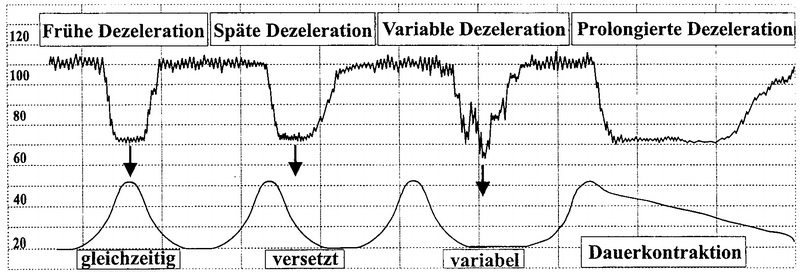
DIP 0 (Spikes):
Kurzfristiger Abfall der FHF, max. 30 Sekunden |
| • |
|
DIP I:
Wehensynchron, periodisch mit jeder Wehe wiederkehrende
frühe Dezelerationen |
| • |
|
DIP II:
Wehenabhängige, verspätete (20 bis 90 Sekunden) und
periodische Abfälle der FHF. Der Beginn der Dezeleration
fällt mit dem Peak der Wehe zusammen |
| • |
|
Variable
Dezelerationen: Sehr variables Bild und wechselnder
zeitlicher Zusammenhang mit den Wehen, ebenfalls
wechselnd tiefer Frequenzabfall |
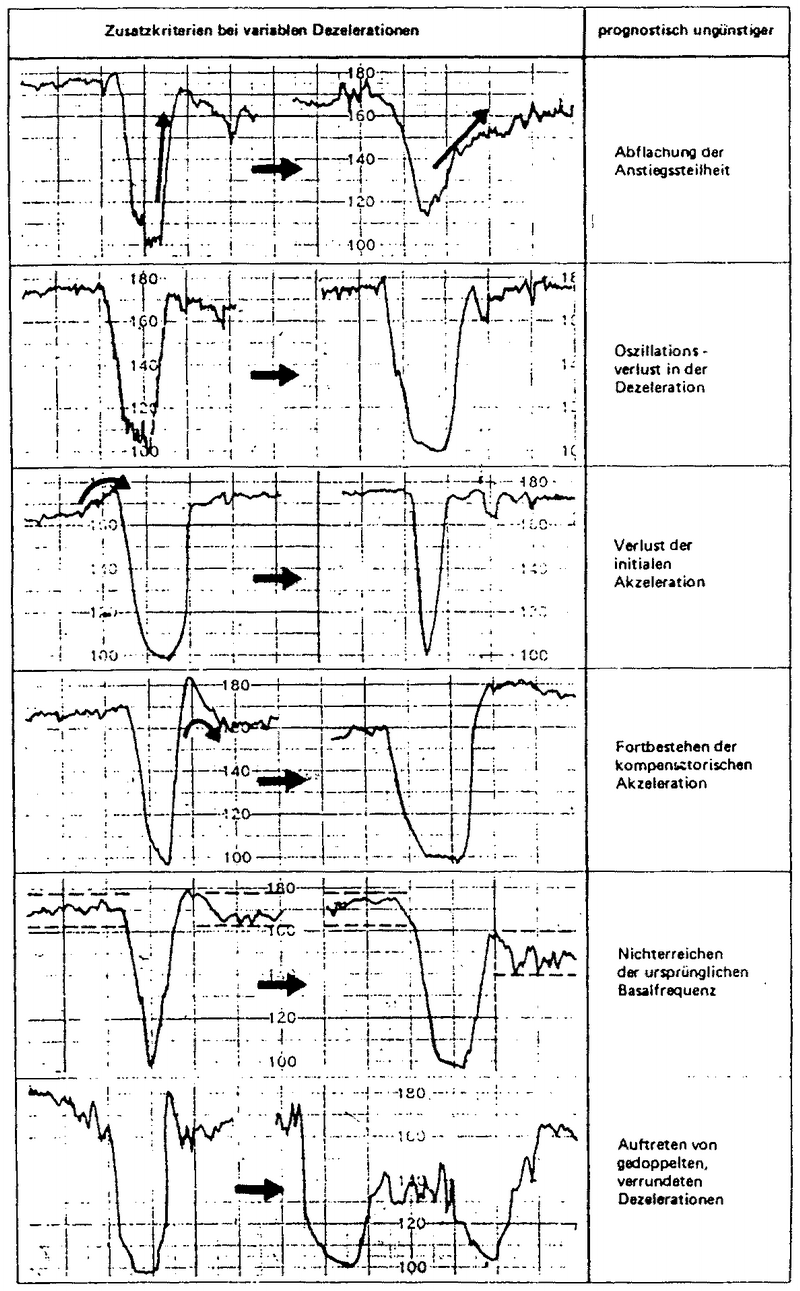
Zusatzkriterien bei
variablen Dezelerationen nach Fischer:
| • |
|
Abflachung
der Anstiegssteilheit |
| • |
|
Oszillationsverlust
in der Dezeleration |
| • |
|
Verlust der
initialen Akzeleration |
| • |
|
Fortbestehen
der kompensatorischen Akzeleration |
| • |
|
Nichterreichen
der ursprünglichen Basalfrequez |
| • |
|
Auftreten
von gedoppelten und verrundeten Dezelerationen |
Kurzfristige FHF-Veränderungen
| • |
|
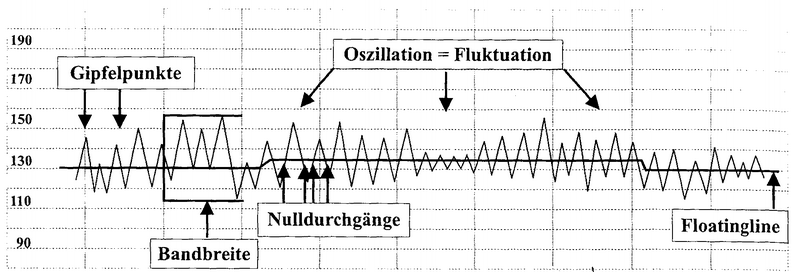
Oszillation:
Schwingungen um einen gedachten Mittelwert. Die Anzahl
Nulldurchgänge oder Oszillationen pro Minute wird
Oszillationsfrequenz genannt und beträgt zwischen 2
– 6/Min. Die Höhe der Oszillationsausschläge
ergeben die Oszillationsamplitude oder Bandbreite. |
| |
|
 |
| • |
|
Bandbreite:
Die Bandbreite oder Oszillationsamplitude hängt mit dem
Schlagvolumen des Herzens zusammen. Deshalb hat ein
schlafender Fet eine niedrigere Bandbreite.
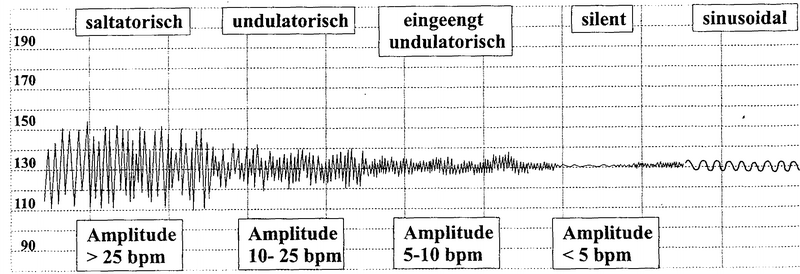
Oszillationstypen nach Hammacher und FIGO:
- saltatorisch (Amplitude über 25 bpm)
- undulatorisch (Amplitude 10 – 25 bpm)
- eingeengt undulatorisch (Amplitude 5 – 10 bpm)
- silent (Amplitude unter 5 bpm)
- sinusiodal (Daumenlutschen, Saugbewegungen, präterminal!!!) |
| |
|
 |
CTG in der Eröffnungsphase
Ein Eintritts-CTG in den Gebärsaal ist in der Schweiz Standard.
Die meisten
internationalen Fachgesellschaften empfehlen in der
physiologischen Eröffnungsphase die intermittierende
Auskultation alle 15 Minuten während mindestens 60 Sekunden. Die
sorgfältige Dokumentation ist unerlässlich und bedingt die ständige
Präsenz der Hebamme bei der Gebärenden. Wenn es die
Personalsituation nicht erlaubt, wird kontinuierliche Ableitung
empfohlen.
Indikationen zur kontinuierlichen CTG-Aufzeichnung:
| • |
|
Belastete
Anamnese (perinataler Kindsverlust, perinataler
Hirnschaden) |
| • |
|
Status nach
Sectio |
| • |
|
Hypertensive
Schwangerschafterkrankung |
| • |
|
Diabetes
mellitus |
| • |
|
Frühgeburt |
| • |
|
Mehrlinge |
| • |
|
Beckenendlage |
| • |
|
IUWR |
| • |
|
Blutungen im
letzten Trimenon |
| • |
|
Terminüberschreitung
über 42. SSW |
| • |
|
Vermindertes
Fruchtwasser |
| • |
|
Geburtseinleitung |
| • |
|
Vermehrte
Blutung in der EP oder AP |
| • |
|
Mekoniumabgang |
| • |
|
Protrahierter
Geburtsverlauf mit Gebrauch von Oxytocin |
| • |
|
Periduralanästhesie
PDA |
| • |
|
Pathologisches
CTG bei Eintritt |
CTG in der
Austreibungsphase
In den schweizerischen Geburtskliniken ist die kontinuierliche
CTG-Ableitung in der AP Standard.
Die
Klassifikation nach Melchior gibt aufgrund umfangreicher
Untersuchungen in Abhängigkeit von verschiedenen CTG-Befunden
Empfehlungen für das Zeitlimit in der Pressphase bis zur Geburt.
Ziel ist die Vermeidung von Acidosen. Die Zeitangaben gelten für
Feten mit guten Kompensationsreserven.
| Typ
nach Melchior |
Zeitlimite |
| 0 |
keine Dezelerationen |
keine |
| 1 |
variable Dezelerationen
bei jeder Wehe |
15 – 20 Minuten |
| 2a |
Bradykardie 90 – 120
bpm mit oder ohne variable Dez. |
15 Minuten |
| 2b |
Bradykardie unter 90 bpm
ev mit Oszillationsverlust |
5 – 10 Minuten |
| 3 |
Bradykardie mit
Akzelerationen bei jeder Wehe |
5 – 15 Minuten |
| 4 |
terminale Bradykardie
unter 90 bpm |
5 (-10) Minuten |
 |
|
 |
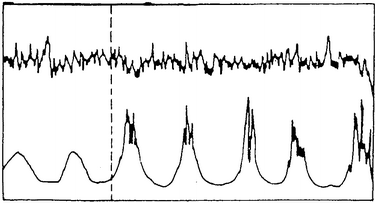
| Typ 0:
keine zeitliche Limite |
|
Typ 1: 15-20
Min |
| |
|
|
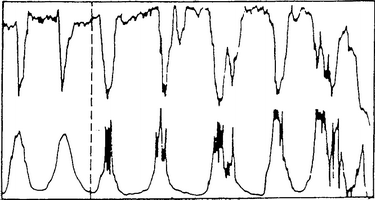
 |
|
 |
| Typ 2a: 15
Min |
|
Typ 2b: 5-10
Min |
| |
|
|
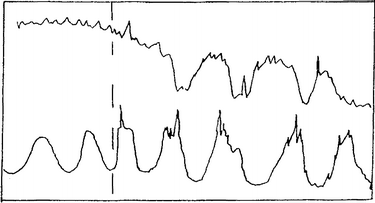
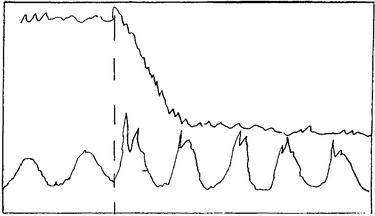
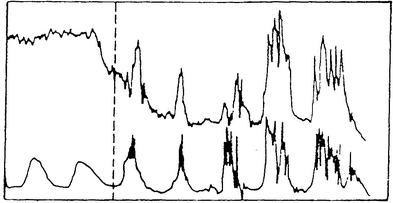 |
|
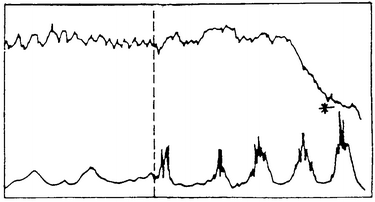 |
| Typ 3: 5-15
Minuten |
|
Typ 4: 5
(-10) Min ab * |
Bedeutung von verschiedenen CTG-Mustern in der Austreibungsphase
(nach Römer, 1990)
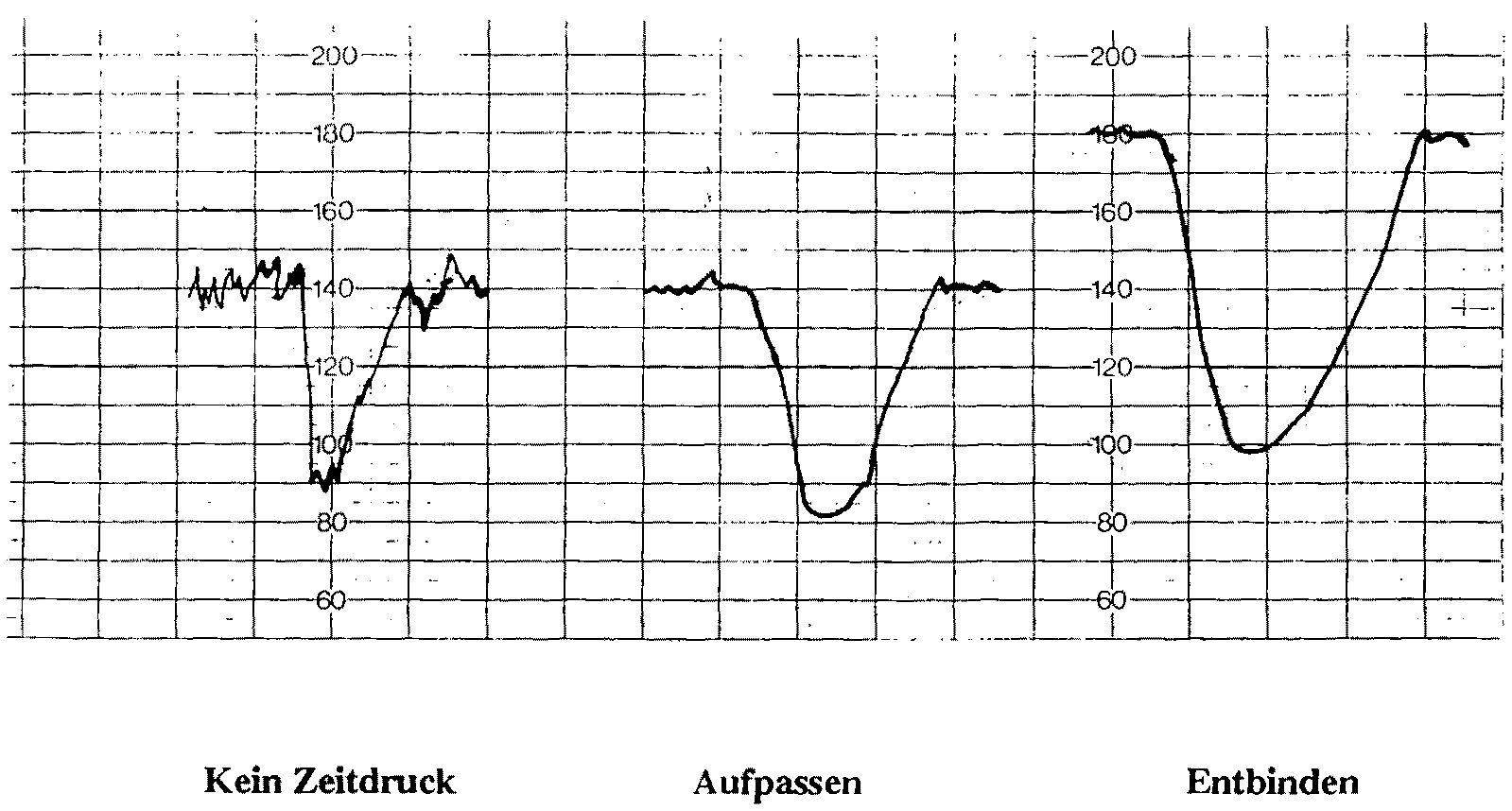
weitere Beispiele zum
anklicken
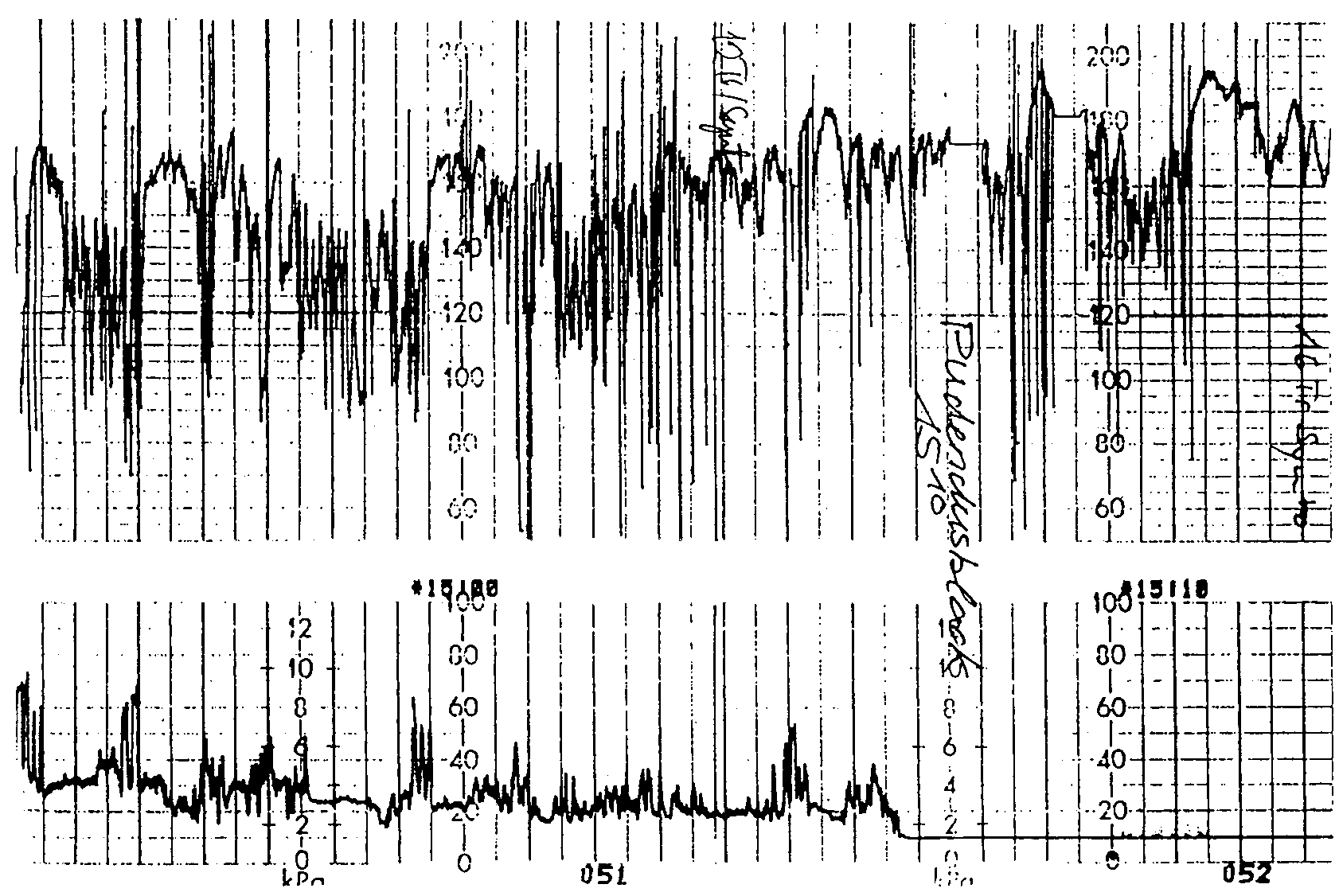 |
|
??? (CTG-Schreiber sucht nach
fetaler Herzfrequenz) |
 |
|
saltatorische fetale
Herzfrequenz |
 |
|
variable Decelerationen |
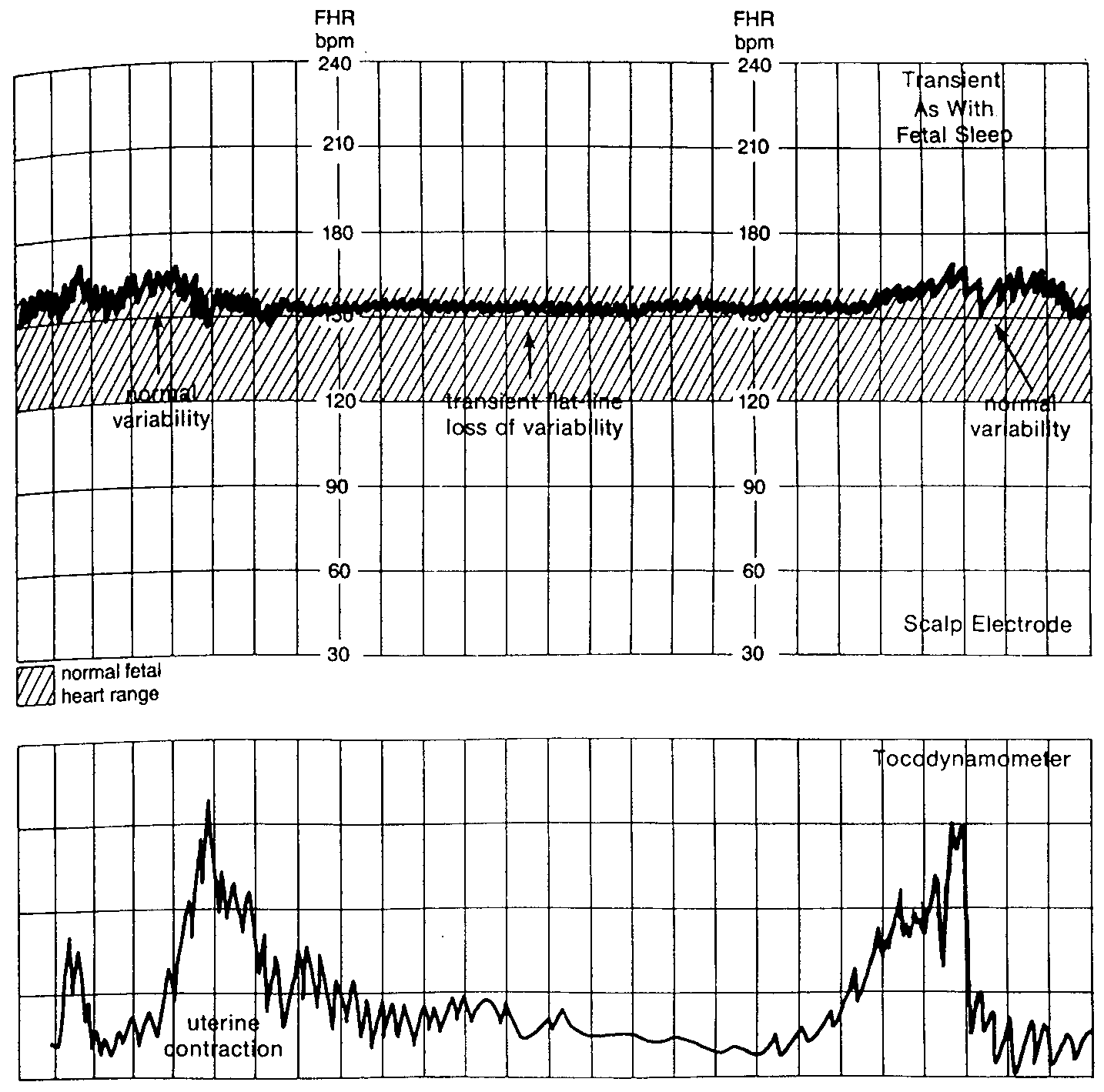 |
|
fetale Schlafphase |
 |
|
Agonale Bradycardie |



















